Codo de Tenista - Epicondilitis Lateral - tendinopatía lateral del codo
Por Luis Franco Llop | Publicado el: 19/07/2020
Introducción
La epicondilitis lateral, descrita por primera vez por Runge en 1873 1, 2, 3 y por Major en 1883 como “lawn-tennis elbow” 4 y actualmente conocida como codo de tenista (ET) (“tennis elbow”), tendinopatía lateral del codo 5 o dolor lateral del codo 6, describe una lesión por uso excesivo secundaria a una sobrecarga excéntrica del tendón extensor común en el origen del tendón extensor radial corto del carpo 4, 1, aunque pueden estar involucrados otros extensores 7. El codo de tenista se debe principalmente a la tensión repetitiva causada por actividades que involucran agarre y / o extensión de muñeca repetidos y cargados. Es común en personas que juegan tenis, squash o bádminton o cualquier actividad que implique la extensión repetitiva de la muñeca, desviación radial y / o supinación del antebrazo 4, 1, 5. 8, 9, 10, 2, 7, 3.
Históricamente, se creía que era un inicio de inflamación, pero estudios recientes han revelado una escasez de células inflamatorias, siendo el micro desgarro y la degeneración del tendón los mecanismos más comunes 11, 9.
Cabe señalar que es raro obtener muestras de biopsia en las primeras etapas de la epicondilitis, por lo tanto, no está claro si se produce una respuesta inflamatoria inicial al trauma localizado 9.
Tradicionalmente, la tendinopatía de codo se ha atribuido a una respuesta de curación fallida del origen extensor radial corto del carpo, aunque el complejo ligamentoso colateral subyacente y la cápsula articular también se han implicado 1, 5.
Epidemiología
El codo de tenista (ET) es la causa más común de síntomas de codo en pacientes que presentan dolor de codo en general. La condición tiende a afectar a hombres y mujeres por igual 4, 1, con una prevalencia reportada de aproximadamente 1.0% a 1.3% en hombres y 1.1% a 4.0% en mujeres 6. A pesar de que la afección se conoce comúnmente como codo de tenista, los tenistas representan solo el 10% de la población de pacientes (Estados Unidos). La mitad de los tenistas desarrollan dolor alrededor del codo, de los cuales el 75% representan el verdadero codo de tenista. Es más común en personas mayores de 40 años. El tabaquismo, la obesidad, un movimiento repetitivo durante al menos dos horas diarias y la actividad vigorosa (manejo de cargas físicas de más de 20 kg) son factores de riesgo en la población general para el desarrollo de esta afección. El curso natural de la condición es favorable con la recuperación espontánea dentro de uno o dos años en el 80% al 90% por ciento de los pacientes 4, 9.
En Estados Unidos, la incidencia anual de codo de tenista y la tasa de intervención quirúrgica se han mantenido constantes del 2007 al 2014. La proporción de pacientes mayores de 65 años diagnosticados y que reciben tratamiento quirúrgico para esta afectación ha aumentado significativamente en los últimos años 12.
Fisiopatología e Histopatología
Esta condición es principalmente un proceso de uso excesivo degenerativo del extensor radial corto del carpo (ECRB) y el tendón extensor común de los dedos (EDC). Además de los cambios degenerativos, los hallazgos histológicos incluyen tejido de granulación, micro ruptura, abundancia de fibroblastos, hiperplasia vascular, colágeno no estructurado y la falta de células inflamatorias tradicionales (macrófagos, linfocitos, neutrófilos) dentro del tejido. El término ha sido descrito previamente como displasia o hiperplasia angiofibroblástica basada en múltiples estudios histológicos que describen su aspecto y características microscópicas. La evaluación por ultrasonido a menudo revela calcificaciones, desgarros dentro de la sustancia, marcada irregularidad del epicóndilo lateral y engrosamiento y heterogeneidad del tendón extensor común 4, 9, 10, 6, 3.
Clínicamente, puede presentarse de forma aguda en forma de tendinitis, pero con mayor frecuencia se presenta crónicamente 13.
La ET sintomática (dolorosa) puede ocasionar una infrautilización del tendón. La infrautilización cambia la estructura del tendón, lo que conduce a un debilitamiento progresivo y aumenta el riesgo de lesiones. Junto con el uso insuficiente, las fuerzas de cizallamiento conducen a la formación de fibrocartilaginosa en la entesis de ECRB, lo que contribuye al debilitamiento de la unión tendón-hueso. Además, la vascularización del tendón es deficiente y las contracciones musculares sostenidas pueden conducir a isquemia del tendón. Las actividades repetitivas aumentan la temperatura, lo que puede provocar lesiones hipertérmicas de la entesis 7, 3.
Se han descrito cuatro etapas de epicondilopatía lateral en el que el microtrauma persistente que resulta en intentos fallidos de curación produce tendinosis. Etapas 9, 3:
-
Reacción inflamatoria temprana, inflamación peritendinosa sin alteraciones patológicas
-
Con alteraciones patológicas como tendinosis o degeneración angiofibroblástica
-
Implica cambios patológicos y falla estructural completa
-
Implica fibrosis, calcificación de matriz blanda y calcificación ósea dura, además de las características de las etapas II o III.
Múltiples estudios que informan el aspecto histológico de las muestras de extensor radial corto del carpo patológicas se caracterizan por cualquier combinación de las siguientes características 4:
-
Fibroblastos hipertróficos o abundantes
-
Desorganización del colágeno
-
Hiperplasia vascular
-
Falta de células inflamatorias
La termografía infrarroja se ha utilizado para demostrar un foco caliente alrededor del epicóndilo lateral en el 94-100% de los pacientes con codo de tenista. La flujometría láser Doppler se ha utilizado para investigar el suministro de sangre en esta región. Existe alguna evidencia de que el flujo sanguíneo intramuscular se reduce alrededor del origen del músculo extensor radial corto del carpo (ECRB). Se ha sugerido que la reducción del flujo sanguíneo y el metabolismo anaeróbico dentro del músculo ECRB pueden tener un papel causal en el dolor de la epicondilitis lateral 10.
Es interesante tener en cuenta la posible sensibilización a nivel central en pacientes con epicondilalgia lateral al mostrar un aumento bilateral en la sensibilidad del tejido profundo y las áreas de dolor referido agrandadas durante el dolor inducido por solución salina y ejercicio excéntrico (por DOMS) en comparación a personas sanas 14.
La evidencia emergente indica un vínculo significativo entre el grado de deformación de los tendones y el alcance de las lesiones. Las roturas de menos del 4% generalmente permiten que el tendón recupere su longitud original después de la descarga, pero las fibras de colágeno comienzan a fallar cuando las roturas son más del 4%, y será propenso a romperse cuando las roturas superen el 8% 3.
En cuanto a la maquinaria del dolor, la mayoría de los estudios atribuyen la patogénesis de ET a la etiología neurogénica basada en varias líneas de evidencia que indican la presencia de fibras nerviosas con reactividad a los neuropéptidos, incluida la sustancia P (SP) y el péptido relacionado con el gen de la calcitonina (CGRP) 3.
Diagnóstico
El diagnóstico se basa principalmente en la historia y el examen físico. El papel de la imagen es confirmar el diagnóstico. El síntoma más constante de ET es el dolor sobre la cara lateral del codo. El dolor suele ser agudo y exacerbado por actividades que involucran la extensión activa de la muñeca o la flexión pasiva de la muñeca con el codo extendido. La incapacidad para sostener artículos debido al dolor en la cara lateral del codo también es una queja característica 1, 9.
Aunque a menudo hay antecedentes de actividad repetitiva, los síntomas pueden ser insidiosos, sin un evento causante claro. Habitualmente, el paciente se queja de sensibilidad máxima ligeramente anterior y distal al epicóndilo lateral sobre el origen de los músculos ECRB y EDC. Con menos frecuencia, la sensibilidad localizada está presente en el vértice del epicóndilo lateral óseo, rara vez se acompaña de hinchazón, eritema o calor. Con frecuencia se produce dolor localizado en el epicóndilo lateral o solo ligeramente distal al origen del extensor 1.
Evaluación clínica - Historia y examen físico
Los pacientes generalmente informan dolor con un inicio insidioso, pero al hacer más preguntas a menudo se relacionará un historial de uso excesivo sin un evento traumático incitante específico. El dolor comúnmente ocurre de uno a tres días después de una actividad no acostumbrada que involucra la extensión repetida de la muñeca 4.
En deportistas, se puede revelar el uso de nuevos equipos o una circunstancia atípica de entrenamiento, como un entrenamiento anormalmente intenso o prolongado 4.
Esta lesión también puede precipitarse por una lesión o tensión aguda, como levantar un objeto pesado o realizar un golpe de revés en el tenis 4.
Esta lesión aguda puede conducir a un proceso más crónico. El dolor generalmente se presenta sobre el codo lateral, que empeora con la actividad y mejora con el reposo. El dolor puede variar de ser leve, por ejemplo, con actividades agravantes como el tenis o el uso repetido de una herramienta de mano, o puede ser un dolor tan intenso que actividades simples como levantar y sostener un pequeño objeto desencadenará el dolor 4.
La mayoría de los pacientes se quejan de dolor localizado justo antes o dentro de la superficie ósea de la mitad superior del epicóndilo lateral, que generalmente se irradia en línea con la masa extensora común. El dolor puede variar desde dolor intermitente y de bajo grado hasta dolor intenso y continuo que puede causar trastornos del sueño. Por lo general, se produce por la contracción del músculo extensor y supinador de la muñeca y los dedos contraresistencia. El dolor disminuye ligeramente si realizamos una flexión de codo 7.
En la inspección, no hay alteración notable en las primeras etapas. A medida que la enfermedad evoluciona, se puede detectar una prominencia ósea sobre el epicóndilo lateral. La atrofia muscular y cutánea, así como el desprendimiento de origen extensor común, pueden verse como resultado de inyecciones de corticosteroides o enfermedad de larga evolución 7.
El rango de movimiento no suele verse afectado. El movimiento puede ser doloroso en etapas más avanzadas, donde se puede provocar en la extensión completa del codo con el antebrazo en pronación. Si existe movimiento limitado, debe excluirse otra patología concomitante 7.
Examen físico 4:
-
El punto de hipersensibilidad máxima suele estar sobre el epicóndilo lateral, ocasionalmente en una ubicación focal distal de aproximadamente 1 cm a 2 cm del epicóndilo lateral mismo.
-
La palpación de todo el tendón puede tener cierto grado e incomodidad, y el músculo conector puede mostrar una tensión significativa.
-
El dolor del paciente aumentará o se reproducirá con la extensión resistida de la muñeca, especialmente cuando el codo está extendido y el antebrazo está pronado.
-
La extensión resistida del dedo medio, mientras el codo está extendido, es particularmente dolorosa secundaria al aumento de la tensión ejercida sobre el tendón, lo que respalda aún más el diagnóstico.
-
En particular, debe haber una ausencia de síntomas radiculares o entumecimiento / hormigueo. Estos síntomas sugieren un proceso alternativo, como un atrapamiento del nervio radial, aunque estas condiciones pueden coexistir.
Hay muchas pruebas empleadas en el examen físico de ET. La prueba de Maudley, la maniobra de Thomson, la disminución de la fuerza de agarre y la prueba de “la silla” son algunas de las pruebas empleadas para reproducir el dolor de ET.
Nirschl y Ashman propusieron la siguiente clasificación clínica de las fases de epicondilitis lateral 3:
-
Dolor leve después de la actividad, generalmente se recupera en 24 horas.
-
Dolor leve más de 48 horas después de la actividad, sin dolor durante la actividad, se puede aliviar con ejercicios de calentamiento y se recupera en 72 horas.
-
Dolor leve antes y durante la actividad, sin impacto negativo significativo en las actividades, y puede aliviarse parcialmente con ejercicios de calentamiento.
-
El dolor leve acompaña a las actividades de la vida diaria y tiene un impacto negativo en el desempeño de las actividades.
-
Dolor nocivo no relacionado con las actividades, gran impacto negativo en el desempeño de las actividades, pero no impide las actividades de la vida diaria. Necesita un descanso completo para controlar el dolor.
-
Dolor persistente a pesar del descanso completo y puede prevenir las actividades de la vida diaria.
-
Dolor constante en reposo, agravado después de las actividades y alteración del sueño.
Hemos de destacar que el dolor en las fases I y II suele ser autolimitado con el debido cuidado y protección, el dolor en las fases III y IV generalmente necesita algunos tratamientos no quirúrgicos y el dolor en las fases V-VII es más probable que requiera tratamiento quirúrgico.
Diagnóstico por imagen
La epicondilitis lateral es un diagnóstico clínico y las imágenes a menudo no son necesarias 4, 1, 9. Pero el estudio de la sospecha de otras afecciones por los antecedentes o por el examen físico, así como, la no respuesta del paciente al tratamiento conservador, puede justificar la utilización de las imágenes para el diagnóstico 4, 9.
-
Radiografías:
-
Pueden mostrar calcificaciones en el origen de la masa extensora o en la patología intraarticular. Dichas calcificaciones pueden asociarse con una enfermedad persistente y están presentes en aproximadamente el 20% de los pacientes que requieren cirugía 1.
-
-
La resonancia magnética se puede usar para 1, 3:
-
Evaluar un proceso intraarticular sospechoso.
-
Evaluar la competencia del complejo del ligamento colateral radial.
-
Definir el grado de desgarro del origen del extensor.
-
Para verificar edema y engrosamiento en el origen extensor.
-
No se ha demostrado que la resonancia magnética proporcione información útil para determinar la respuesta al tratamiento porque el aumento de la señal T2 puede persistir semanas después de la resolución de los síntomas.
-
Los hallazgos de la resonancia magnética deben correlacionarse con el examen clínico, ya que del 14% al 54% de los codos asintomáticos mostrarán edema en el origen extensor común.
-
-
Ecografía 1, 3:
-
Identifica áreas hipoecoicas focales.
-
Desgarros dentro de la sustancia.
-
Líquido peritendinoso
-
Engrosamiento del origen extensor común.
-
El ultrasonido proporciona una sensibilidad moderada (64% a 88%) al evaluar la arquitectura de origen del extensor. Sin embargo, tiene una especificidad variable (36% a 100%).
-
Dado el nivel significativo de dependencia del operador, el ultrasonido es más útil cuando lo realizan e interpretan individuos con experiencia.
-
Diagnóstico diferencial
El diagnóstico de ET debe excluir varias afecciones que determinan síntomas similares y puede ser difícil de diferenciar de la ET:
-
Síndrome del túnel radial
-
Desde un punto de vista anatómico, el origen inseparable de los extensores radiales de la muñeca y el músculo supinador parece vincular el codo de tenista y el síndrome del túnel radial 10.
-
La sensibilidad máxima en el síndrome del túnel radial se observa típicamente de 3 a 4 cm distal y anterior al epicóndilo sobre el taco móvil 4, 1.
-
La extensión de muñeca resistida puede no ser dolorosa en el síndrome del túnel radial, pero es dolorosa en ET 1.
-
La extensión resistida del pulgar y el índice puede ser dolorosa en el síndrome del túnel radial pero no con ET 1.
-
La supinación del antebrazo resistida puede ser dolorosa en el síndrome del túnel radial debido a la compresión del nervio radial dentro del músculo supinador 1.
-
La ET y el síndrome del túnel radial pueden coexistir en hasta el 5% de los pacientes 1, 10.
-
-
Compresión del nervio interóseo posterior (rama posterior del nervio radial) 4, 1.
-
La columna cervical y el hombro también deben examinarse para identificar síntomas radiculares proximales o hallazgos patológicos 1, 4.
-
Plica posterolateral que causa dolor lateral refractario en el codo 1, 4.
-
Patología intraarticular, como lesiones condrales radiocapitellares. Los hallazgos más sugestivos del examen físico incluyeron un clic doloroso en la extensión terminal y la supinación del antebrazo, así como una sensibilidad máxima sobre la articulación radiocapitellar posterior 1, 4.
-
Osteocondritis disecante capitellar 4.
-
Osteoartritis radiocapitellar 4.
-
-
Algunos pacientes inicialmente diagnosticados y tratados de forma conservadora por ET han tenido inestabilidad posterolateral del codo rotatorio no reconocida 1, 4.
-
La rotación interna limitada del hombro se ha informado como comorbilidad en una serie de pacientes con ET. Dicha restricción de movimiento durante un servicio de tenis puede requerir una compensación por flexión excesiva de la muñeca, lo que estiraría la ECRB y predispondría a estas personas a ET 1.
-
Bursitis de codo 4.
-
Factura oculta 4.
-
Tendinitis del tríceps 4.
-
Herpes 4.
-
Inflamación y edema del músculo ancóneo. Algunos estudios han informado una incidencia relativamente alta de edema del ancóneo, que se muestra en la resonancia magnética de pacientes que se quejan de dolor en el codo lateral. La fasciotomía del músculo puede resolver ese problema 7.
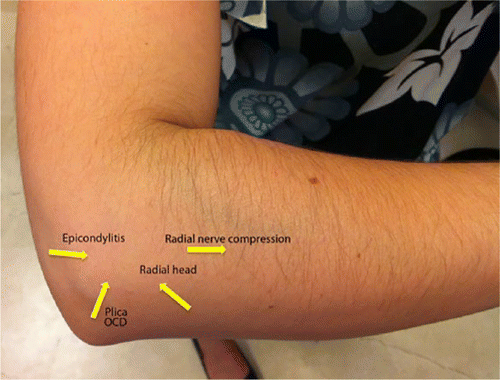 |
| Fig. 1 La ubicación del sitio de mayor sensibilidad puede ser útil para definir el diagnóstico para más pruebas clínicas y / o técnicas de imagen 7 |
Pronóstico
El pronóstico para la epicondilitis lateral es generalmente bueno. La mayoría de los pacientes tendrán alivio del dolor dentro de los 12 meses posteriores al tratamiento conservador (hielo, reposo y medicamentos antiinflamatorios) 4.
Aunque el dolor lateral en el codo es generalmente una condición autolimitada, resulta en una discapacidad significativa, utilización de la atención médica, pérdida de productividad y costos 6.
Para los pacientes que no mejoran con el tratamiento inicial, pueden ser útiles diversas formas de terapias físicas y ocupacionales. Los pacientes que no cumplen con su plan de terapia tienen una recurrencia de los síntomas 4.
Terapia Conservadora
Aunque los signos y síntomas de la tendinopatía lateral del codo son claros y su diagnóstico es fácil, hasta la fecha, no ha surgido ningún tratamiento ideal. Muchos médicos abogan por un enfoque conservador como el tratamiento de elección. Estos tratamientos tienen diferentes mecanismos de acción teóricos, pero todos tienen el mismo objetivo, reducir el dolor y mejorar la función. Tal variedad de opciones de tratamiento sugiere que no se conoce la estrategia de tratamiento óptima, y senecesita más investigación para descubrir el tratamiento más efectivo 5, 15, 6, 3.
El tratamiento de ET generalmente tiene cinco objetivos terapéuticos:
-
Controlar el dolor en el codo
-
Preservar el movimiento de la extremidad afectada
-
Mejorar la fuerza de agarre y la resistencia
-
Restaurar la función normal de la extremidad afectada
-
Prevenir un mayor deterioro
Hay poca evidencia científica de que cualquier forma de tratamiento no quirúrgico altere el curso natural de la enfermedad, que generalmente se resuelve espontáneamente dentro de un año. Se han reportado más de 40 modalidades terapéuticas conservadoras en la literatura, sin embargo, ninguna ha demostrado ser muy efectiva en el tratamiento de la epicondilitis lateral 15.
A pesar de las limitaciones de los artículos, es posible afirmar que la mejor opción para el tratamiento de la epicondilitis lateral es la combinación de modalidades terapéuticas, lo cual es consistente con la realidad clínica del fisioterapeuta, que generalmente no realiza un solo tipo de tratamiento. La combinación de ejercicios terapéuticos, ultrasonido pulsátil y masaje transversal profundo parece ser una buena opción para el tratamiento de la epicondilitis lateral 15.
El tratamiento conservador es efectivo en la mayoría de los pacientes con epicondilitis, sin embargo, el curso que conduce a la recuperación puede prolongarse (6-12 meses), lo que resulta en una frustración significativa para los pacientes y sanitarios. Es importante establecer expectativas adecuadas con los pacientes que se embarcan en el tratamiento inicial 9.
Método RICE, PRICE o POLICE
El descanso (Rest), el hielo (Ice), la compresión (Compressión) y la elevación (Elevation) (RICE) del brazo afectado pueden ser útiles durante esta fase inicial 9, 3.
La P de PRICE añade la protección de la zona lesionada, por lo tanto evitar gestos lesivos y/o proteger la zona para que esos gestos no sean lesivos 16.
Merrik y cols. (1993), concluyen que el hielo combinado con la compresión debería ser más efectivo que el hielo solo para reducir el metabolismo del tejido lesionado. Esto proporciona una justificación adicional para combinar hielo con compresión en el tratamiento de lesiones musculoesqueléticas agudas 17.
Las siglas POLICE introducen o mejor dicho aplican unos conocimientos que ya se intuían en los anteriores. La R de reposo ha sido eliminada (anteriormente ya se podía intuir que el reposo debía ser relativo), la P de protección se hace más evidente para proteger la estructura mientras mantenemos una cierta actividad. Y lo más importante es la introducción de OL, como la carga óptima (optimal loading). La carga óptima abarca desde ningún estímulo a la progresión hacia estímulos muy elevados, ya sea actividad física como cualquier intervención terapéutica 18.
Actualmente se pueden encontrar autores que comienzan a poner en duda si combatir la inflamación es una buena opción 19.
Crioterapia y Hielo
La aplicación local de hielo ha sido un remedio casero tradicional para los dolores y molestias musculoesqueléticas. La evidencia sobre esto es limitada, pero en un ensayo clínico controlado, Manias y cols. no pudieron demostrar ninguna ventaja al uso de hielo con ejercicios sobre el ejercicio solo 10, 20.
La crioterapia puede ser efectiva para reducir el dolor local a través de la elevación del umbral del dolor mediante los siguientes mecanismos 21:
-
La teoría del control de la puerta (gate control system).
-
Una disminución en la conducción nerviosa
-
La reducción en los espasmos musculares
-
La prevención del edema después de una lesión
Además, la crioterapia causa vasoconstricción de los vasos sanguíneos superficiales y, por lo tanto, puede reducir el dolor químico que podría estar presente. Más específicamente, se ha demostrado que el masaje con hielo es efectivo como parte de un programa multimodal para tratar las tendinopatías, los autores recomiendan que sea la primera opción del sanitario donde no está contraindicado. Sin embargo, debido a que el masaje con hielo implica una aplicación directa de hielo en la piel, las personas pueden no tolerarlo bien. En este caso, el sanitario tiene la opción de proporcionar una bolsa de hielo casera o comercial con una capa delgada (típicamente una funda de almohada) al codo lateral después del tratamiento en la clínica. También se debe indicar a los pacientes que realicen crioterapia en casa y que apliquen el masaje con hielo sobre el área dolorosa durante 3-5 minutos, especialmente después de una actividad agravante. Como alternativa, el paciente tiene la opción de aplicar una compresa de hielo en el codo durante 10 minutos hasta 3-4 veces al día para reducir el dolor 13.
Según Domhnall (2001), el cambio de temperatura dentro del músculo depende del método de aplicación, la duración de la aplicación, la temperatura inicial y la profundidad de la grasa subcutánea. La evidencia de esta revisión sistemática sugiere que la fusión del agua helada aplicada a través de una toalla húmeda durante períodos repetidos de 10 minutos es más efectiva. La temperatura objetivo es una reducción de 10-15º C. El uso de aplicaciones de hielo repetidas, en lugar de continuas, ayuda a mantener la temperatura muscular reducida sin comprometer la piel y permite que la temperatura superficial de la piel vuelva a la normalidad mientras que la temperatura muscular más profunda permanece baja. La actividad refleja y la función motora se ven afectadas después del tratamiento con hielo, por lo que los pacientes pueden ser más susceptibles a sufrir lesiones hasta 30 minutos después del tratamiento. Se concluye que el hielo es efectivo, pero se debe aplicar en una aplicación repetida de 10 minutos para ser más efectivo, evitar efectos secundarios y evitar posibles lesiones adicionales 22.
Modificación de la actividad
La modificación o la evitación de actividades dolorosas generalmente conducen a un alivio sintomático 7, 3.
Debemos reconocer y limitar los gestos lesivos como base principal para el resto de tratamientos 4, 9, 2. La modificación de la actividad es un componente necesario de cualquier protocolo de tratamiento, especialmente dada la etiología de uso excesivo de esta afección. También se pueden hacer modificaciones en la técnica, como el uso de un revés a dos manos para reducir el estrés que enfrentan los extensores 9.
En caso de tenistas, inicialmente se requiere el cese de la actividad ofensiva, pero se debe evitar la inactividad completa o la inmovilización, ya que esto puede conducir a la atrofia por desuso, lo que compromete la rehabilitación posterior 23. Aunque la recomendación de evitar la inactividad se podría extender al resto de pacientes.
Control o modificación de la postura mientras se duerme
Dormir de lado con el brazo sobre la cabeza es la posición de sueño más común, representando el 55% del tiempo de sueño. Gorski (2019) hipotetizó en este estudio que cuando el brazo está sobre la cabeza, se podría aplicar presión mecánica sobre el lateral del codo. En caso de una lesión inicial se podría agravar la lesión y retrasar la recuperación, y explicaría el intenso dolor de la mañana. Se planteó la hipótesis que, si la posición superior es patológica, sería beneficioso mantener el brazo hacia abajo mientras duerme. Para probar esta teoría, se diseñó un estudio terapéutico que utilizó una restricción para mantener el brazo hacia abajo mientras duerme. El resultado de este estudio confirmó el beneficio de mantener el brazo hacia abajo, lo que sugiere que la posición de sueño elevado es patológica. Treinta y tres pacientes (85%, 33/39) informaron el cumplimiento exitoso de la restricción. Veintidós de los pacientes (66%, 22/33) informaron una mejoría subjetiva en 1 mes. Todos los pacientes (que realizaron correctamente el tratamiento) informaron de una mejoría subjetiva dentro de los 3 meses. El cumplimiento fue un problema importante informado por los pacientes que cumplieron y los que no cumplieron. En general, el 82% (27/33) de los pacientes conformes informaron un cumplimiento del 75% o mejor. Todos los pacientes (que realizaron correctamente el tratamiento) recomendarían la corrección propuesta 24.
 |
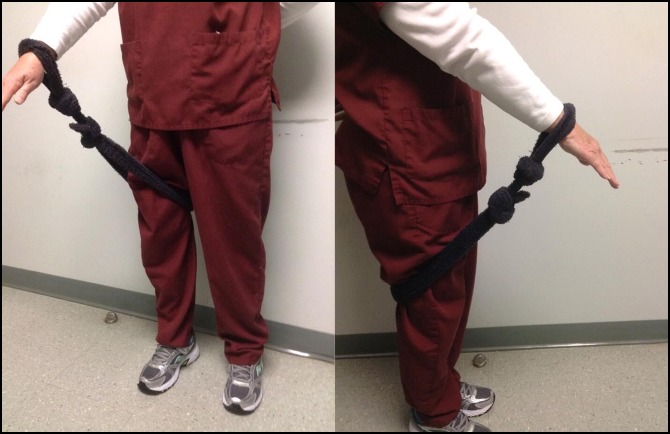 |
| Fig.2 Fotografía que muestra un ejemplo de presión sobre el codo lateral mientras se duerme con el brazo sobre la cabeza 24. | Fig.3 Fotografías que muestran una restricción hecha del cinturón de una bata 24 |
AINES
Si bien la patología subyacente de la epicondilopatía lateral en la etapa final no es inflamatoria, los medicamentos antiinflamatorios no esteroideos y las inyecciones localizadas de corticosteroides producen un alivio sintomático moderado a corto plazo, pero no demuestran beneficio en el seguimiento a largo plazo 9, 10.
Factores de crecimiento
Las inyecciones de plasma rico en plaquetas pueden ser ventajosas en casos de epicondilitis lateral crónica 9.
Inyecciones de sangre autólogas
Se cree que las inyecciones de sangre autólogas funcionan al estimular una respuesta inflamatoria que traerá los nutrientes necesarios para promover la curación. Se han informado buenos resultados a corto plazo recientemente, sin embargo, no se ha encontrado ningún beneficio en el seguimiento a largo plazo y su uso solo se recomienda para aquellos casos recalcitrantes en los que otras modalidades de tratamiento han fallado 7.
Fonoforesis
Modalidad de electroterapia diseñada para para facilitar la administración de medicamentos tópicos a través de la piel (es decir, la administración transdérmica), se administra utilizando un dispositivo de ultrasonido terapéutico 25.
Muestra al menos nivel 2B de efectividad en reducción del dolor 26.
Iontoforesis
Modalidad de electroterapia diseñada para para facilitar la administración de medicamentos tópicos a través de la piel (es decir, la administración transdérmica), se administra utilizando una corriente eléctrica de baja intensidad a través de electrodos colocados en la piel 25.
Ionización con diclofenaco
Muestra al menos nivel 2B de efectividad en reducción del dolor 26.
Acupuntura
Según la revisión de Trinh y cols. (2004), existe una fuerte evidencia que sugiere que la acupuntura es efectiva en el alivio del dolor a corto plazo para el dolor del epicóndilo lateral. Cabe destacar la gran heterogeneidad entre los estudios analizados y que los autores consideran el dolor del epicóndilo lateral como una afección inflamatoria, analizando estudios que hablan de afectaciones crónicas con otros que no la distinguen 27, 10.
Los resultados a largo plazo siguen sin estar claros 7, 28. Tres revisiones sistemáticas sugieren que la acupuntura es muy efectiva para aliviar el dolor de ET a corto plazo, y los resultados a largo plazo siguen sin estar claros 28.
Muestra al menos nivel 2B de efectividad 26.
Férulas y órtesis
Correas de antebrazo y férulas de muñeca pueden redirigir el vector de fuerza extensora y pueden proporcionar alivio de los síntomas, al reducir la actividad muscular extensora. Las férulas de muñeca acortadas reducen la contracción del extensor al limitar la flexión y extensión de la muñeca permitiendo que los extensores descansen 9, 13.
La abrazadera epicondilar lateral o la abrazadera del codo es un tratamiento popular para el codo de tenista. En 2004, un grupo holandés comparó la efectividad de dicho aparato ortopédico con la fisioterapia utilizando una combinación de los dos en un tercer grupo. Sus resultados fueron ambiguos. Un aparato ortopédico solo puede ser útil como terapia inicial. En este estudio, se descubrió que la terapia combinada es más efectiva que el refuerzo solo, pero solo por un corto tiempo 10.
La posición funcional de la mano es de ligera extensión y pronación, y dado que se requiere un tono muscular activo para lograr esto, cualquier tipo de actividad con la mano puede ser dolorosa en la epicondilitis lateral. Por esta razón, algunos trabajadores han intentado usar férulas de extensión de muñeca para sostener la muñeca en extensión, evitando así la necesidad de cualquier tipo de tono muscular de fondo. Ciertamente, el uso de aparatos de extensión ha demostrado reducir el tono muscular en el estudio EMG. Altan y col. encontró un alivio marginalmente mejor del dolor en el extensor de muñeca en comparación con el uso de una abrazadera de codo, pero concluyó que para muchas personas, los extensores de muñeca son difíciles de usar. Luginbuhl y col. no encontró ningún efecto en pacientes tratados con ejercicios de fortalecimiento extensor y bandas en el antebrazo y concluyó que los pacientes tienden a mejorar con el tiempo independientemente del tratamiento utilizado 10.
NJ Meyer y cols. (2003) publicaron un estudio que demostró que la banda de soporte proporciona una inhibición mecánica del 13% al 15% de la carga distal de estos ECRB durante el uso de la mano. Se ha considerado que el éxito de esta banda de soporte del antebrazo se debe a la disminución de la tensión en el origen ECRB del epicóndilo lateral durante el uso del antebrazo. En efecto, la presión de la banda actúa como un origen más distal de la masa muscular y, por lo tanto, reduce la tracción en el sitio de origen. La banda de soporte del antebrazo puede ser más efectiva cuando se aplica a 30 a 50 mmHg en reposo, lo que resulta en un aumento a 120 mmHg de presión durante la actividad 29.
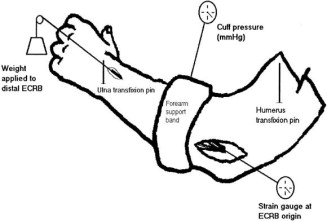 |
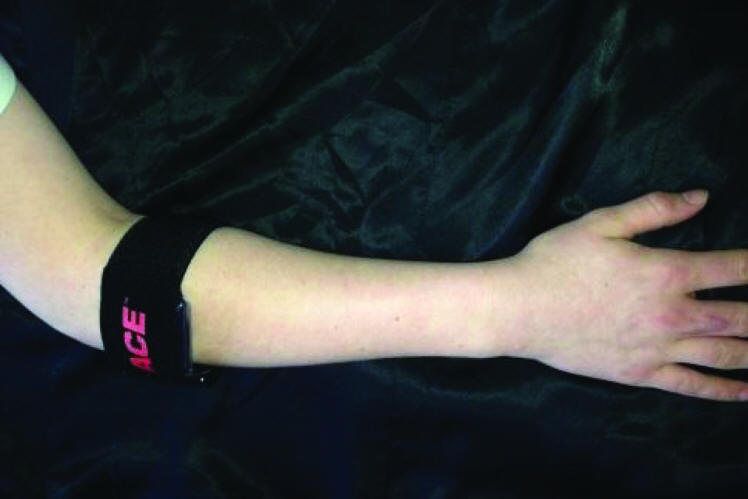 |
| Fig.4 Banda de soporte29. | Fig.5 Banda de soporte 13. |
Kroslak y cols. (2019) en su ensayo aleatorizado controlado doble ciego muestra que el uso del refuerzo de contrafuerza puede disminuir significativamente la frecuencia y la gravedad del dolor durante 2 a 12 semanas y mejorar la función del codo a las 26 semanas, en comparación con el grupo placebo 3.
Se han visto pacientes con problemas nerviosos secundarios debido al uso prolongado de un refuerzo de contrafuerza 7.
Kinesiotaping
Bhambhani y cols. (2016) concluyeron en su estudio que la fisioterapia convencional junto a la aplicación de taping da mejores resultados que la fisioterapia convencional sola 30.
Como ya he mencionado anteriormente, según el estudio de Shaheen y cols. (2019) la aplicación de kinesiotape más tratamiento estándar mostro una mayor reducción del dolor y mayor mejora en la fuerza de agarre que la aplicación de ultrasonidos más terapia estándar, aunque este último también mostro mejoras 8.
Fisioterapia con combinación de terapias
Newcomer y cols. (2001) llevaron a cabo un estudio que comparó un grupo que se sometió a fisioterapia convencional y el otro que se sometió a fisioterapia convencional más inyecciones de corticosteroides. Los resultados indicaron que la fisioterapia convencional fue responsable de la mejora de la mayoría de los pacientes tanto a corto como a largo plazo. Su protocolo consistió en el fortalecimiento progresivo con ejercicios excéntricos y concéntricos y la aplicación de hielo al epicóndilo lateral. Aunque los resultados son favorables a la fisioterapia, la muestra utilizada fue pequeña (n = 39), incluso con buena calidad metodológica 15.
Smidt y cols. (2002) junto Bisset y cols (2006) confirmaron los resultados obtenidos por Newcomer, afirmando que la fisioterapia es el método más efectivo para tratar esta patología. Smidt utilizó un protocolo que consistió en la aplicación de ultrasonido pulsado, masaje transversal profundo y ejercicios terapéuticos mientras que Bisset utilizó un protocolo que consistía en ocho sesiones de manipulación del codo y ejercicios terapéuticos 15.
Struijs y cols. (2003) también informaron la efectividad de la fisioterapia, especialmente a corto plazo. El protocolo de fisioterapia consistió en ultrasonido pulsátil, masaje transversal profundo y ejercicios terapéuticos 15.
Las modalidades como el masaje, los ultrasonidos, el “láser frío” y la férula pueden brindar cierto alivio temporal, pero no son de ayuda universal 2.
Algunos estudios han reportado buenos resultados con regímenes de fisioterapia de estiramiento y fortalecimiento, con resultados más favorables que el descanso y actividad reducida en el seguimiento a corto plazo. No se ha establecido un régimen estándar como superior a ningún otro método. El principio fundamental es cargar el tendón lo más cerca posible de su límite, pero sin superarlo. Los ejercicios excéntricos y la curación parcial del tendón que favorecen la carga son los pilares de los regímenes de fisioterapia 7.
Un hombro estable y una escápula son necesarios para la función correcta del codo. Los ejercicios de fortalecimiento de los estabilizadores escapulares, incluidos los músculos trapecio inferior, serrato anterior y manguito rotador, son obligatorios 7.
Day y cols. (2019) propone un enfoque de rehabilitación multimodal. El programa de rehabilitación dual (DRP) para ET se basa en combinar la rehabilitación en dos regiones, la escápula y el antebrazo (codo / muñeca). El programa DRP utiliza ejercicio terapéutico, enfatizando un enfoque gradual para el fortalecimiento del músculo escapular y el antebrazo, y técnicas locales de terapia manual como resumo a continuación 21.
-
Calentamiento activo
-
El calentamiento activo se puede elegir primero como un medio para aumentar la temperatura de los tejidos blandos y mejorar el rendimiento muscular antes de realizar procedimientos terapéuticos. Además, se ha demostrado que los ejercicios aeróbicos a corto plazo junto con la fisioterapia disminuyen la sensibilidad al dolor al tiempo que demuestran mejoras en la calidad de vida relacionada con la salud.
-
-
Fortalecimiento de la musculatura escapular
-
Los autores establecieron un algoritmo progresivo con tres fases de fortalecimiento:
-
Fase 1, Educación neuromuscular
-
Fase 2, Resistiva con cargas ligeras a moderadas / cortas brazo de palanca y Resistencia
-
Fase 3, con cargas de moderadas a pesadas / brazos de palanca largos
-
-
-
Fortalecimiento de la musculatura de muñecas y codos
-
Algoritmo de 3 fases como en la musculatura escapular
-
-
Educación para los pacientes e instrucciones para el hogar, como las siguientes:
-
Descanse de actividades que aumentan la carga tendinosa y agravan el dolor. El terapeuta guiará al paciente en las cargas y el momento adecuados de esas cargas para garantizar una curación adecuada.
-
Evite movimientos repetidos de muñeca, antebrazo o codo. No evite todos los movimientos de las extremidades superiores, ya que esto reducirá aún más la capacidad de los tendones para cargar.
-
Al hacer ejercicio, asegúrese de que los ejercicios no aumenten su dolor, ya que esto podría ser una señal de que la carga es demasiado. Sea particular consciente de estirar.
-
Use mangos más grandes en utensilios, herramientas o raquetas de tenis.
-
Haga modificaciones en su área de trabajo para promover una buena postura. También se debe considerar lo siguiente:
-
No mantenga posturas fijas por largos períodos de tiempo. Considere configurar un temporizador cada 30 minutos para ponerse de pie.
-
Un auricular con micrófono y software de dictado.
-
Un mouse vertical para promover una postura de muñeca más neutral
-
Consulte a un entrenador en su deporte para ayudar a corregir la mecánica defectuosa o hacer los ajustes apropiados en el equipo
-
Evite levantar la palma de la mano; en su lugar, siempre trate de levantar con la palma hacia arriba
-
Evite las inyecciones para el manejo del dolor. Los pacientes que reciben múltiples inyecciones de corticosteroides como modalidad de tratamiento generalmente son bastante peores en función y manejo del dolor a largo plazo
-
-
Movilizaciones conjuntas
-
El terapeuta tiene la opción de elegir entre tres técnicas diferentes. Las dos primeras técnicas son MWM e implican un deslizamiento lateral manual del cúbito / radio por parte del terapeuta mientras se estabiliza el húmero en una dirección medial. Durante la movilización, se le pide al paciente que realice un agarre sin dolor mientras lo sostiene isométricamente durante cinco segundos durante 6-10 repeticiones. La segunda técnica implica el uso de un cinturón de movilización usando la misma dirección de fuerza mencionada en la primera técnica, sin embargo, se le pide al paciente que extienda el codo en lugar de sostener un agarre isométrico. La tercera técnica es un deslizamiento anterior de la cabeza radial sobre el cúbito sin movimiento activo del paciente. La tercera técnica se utiliza si el paciente no responde a las dos primeras técnicas.
-
-
Otras intervenciones
-
Estiramiento de la musculatura extensora de la muñeca
-
Ortesis de muñeca
-
Movilización de tejidos blandos
-
Crioterapia
-
Estiramientos
Mahmoud y cols. (2016), concluyeron en la comparación del efecto del masaje de fricción profunda con el estiramiento de los músculos extensores de la muñeca en pacientes con ET, que el ejercicio de estiramiento es más beneficioso al mostrar una mayor mejora significativa en la ROM de flexión y extensión de muñeca y la fuerza de agarre y una igual mejora en el dolor 31.
Tratamiento de cadenas cinéticas
Recientemente, los investigadores han identificado debilidad en la cintura escapular en pacientes con ET. Por lo tanto, es razonable suponer que los ejercicios de la musculatura escapular deben considerarse como parte de un programa integral de rehabilitación para ET si hay debilidad. Una de las razones para fortalecer los músculos escapulares en esta población se basa en la teoría de la cadena cinética (KCT). El KCT propone que, durante los movimientos funcionales del brazo, la energía cinética se transfiere desde los segmentos proximales a los más distales del brazo, proporcionando un modo eficaz y eficiente para la función distal. Como resultado, la debilidad proximal aumenta la demanda en el segmento distal y por lo tanto, sobrecarga el segmento distal. Sin la fuerza adecuada del la musculatura escapular proximal, hay una mayor carga en los tejidos distales en el codo y la muñeca 13.
Terapia con ejercicios
Muestra al menos nivel 2B de efectividad en reducción del dolor 26.
Stasinopoulos (2015) presenta el informe de un caso, partiendo de que los ejercicios excéntricos y estiramientos no son suficientes para todos los pacientes con tendinopatía y que las contracciones musculares isométricas reducen el dolor tendinoso, propone la combinación del entrenamiento excéntrico con la contracción isométrica y los ejercicios de estiramiento estático para reducir el dolor y la discapacidad en un paciente que experimenta tendinopatía lateral de codo 5. Las mejoras son significativas, aunque un sólo caso es poco representativo.
Cuatro estudios analizaron la efectividad del ejercicio terapéutico en el tratamiento de la epicondilitis lateral. Pienimaki y cols. (1986) llevaron a cabo un estudio que compara el uso del programa de ejercicios realizado en casa con ultrasonido, en pacientes con epicondilitis lateral crónica. El programa de ejercicios para este estudio consistió en estiramiento, fortalecimiento excéntrico y concéntrico progresivo de la muñeca y ejercicios ocupacionales. Los autores mostraron que el programa de ejercicio utilizado fue efectivo en el tratamiento a corto plazo de la epicondilitis lateral crónica, ya que, además de aumentar la fuerza muscular, hubo una mejora en la función y un efecto analgésico en los pacientes. Sin embargo, Tonks y cols. (2007), presentaron resultados que están en conflicto con los hallazgos en estudios previos, comparando el uso de inyecciones de corticosteroides, ejercicios terapéuticos y la combinación de ambos en el tratamiento de la epicondilitis lateral aguda. Los resultados indicaron que, después de siete semanas, no hubo efectos beneficiosos de los ejercicios terapéuticos en relación con el dolor y la función. Nagrale y col. (2009) tampoco encontraron resultados positivos en el estudio en comparación con la técnica de terapia manual Cyriax 15.
Recientemente, el ejercicio excéntrico (EE) ha sido gradualmente un tratamiento conservador de primera línea para ET. EE se ejecuta estirando la unidad musculotendinosa con una carga aplicada. Los ensayos clínicos han demostrado que la EE tiene una eficacia superior en el tratamiento de ET, en comparación con el ultrasonido terapéutico, ortesis de codo, y una combinación de múltiples intervenciones. Aunque el EE tiene un resultado prometedor, los mecanismos exactos subyacentes al EE en el tratamiento de la ET siguen siendo ambiguos debido a los variados programas excéntricos y la dosificación óptima indefinida 3.
Rio y cols. (2015) ha recomendado el entrenamiento isométrico para disminuir y controlar el dolor del tendón aumentando la fuerza en el ángulo de contracción sin producir signos inflamatorios 32.
Terapia manual
Las intervenciones de terapia manual podrían incluir movilización, manipulación o masaje, o una combinación de estos 6.
Con el fin de reducir el dolor local, promover la curación de los tejidos al aumentar el flujo sanguíneo y aumentar la extensibilidad del tejido, el terapeuta tiene la opción de realizar una variedad de técnicas de tejidos blandos. El masaje de fricción profunda (DFM) se realiza típicamente en pequeños movimientos circulares a través del tendón extensor común de la muñeca. Se cree que el DFM ayuda a la fase de remodelación de un tendón ya degenerado y reduce el tejido cicatricial. Alternativamente, se podría elegir un masaje de tejidos blandos a lo largo del músculo extensor común de la muñeca para promover la relajación y aumentar la extensibilidad del tejido. Finalmente, se aplican técnicas miofasciales que abordan los extensores comunes de la muñeca para aliviar el dolor y mejorar la extensibilidad del tejido blando. Cabe señalar que existe evidencia limitada para apoyar el uso de técnicas de tejidos blandos en el tratamiento de las tendinopatías. En consecuencia, la decisión clínica de realizar una movilización específica de los tejidos blandos debe basarse en el hallazgo de disminución de la extensión del codo o disminución del rango de movimiento de flexión de la muñeca secundario a una restricción común del extensor de la muñeca de los tejidos blandos 13.
La terapia manual y el ejercicio pueden reducir el dolor y la rigidez y aumentar la movilidad articular del codo, pero no está claro cómo podrían ejercer estos efectos para el dolor lateral del codo, dado que los síntomas parecen surgir desde el punto de inserción del tendón (Nirschl 1979). Sin embargo, como el músculo extensor radial corto del carpo puede debilitarse con dolor y pueden formarse desgarros microscópicos en el tendón donde se une al epicóndilo lateral (AAOS 2015), la fisioterapia y el ejercicio pueden tener un papel en el fortalecimiento del músculo, mejorando la fuerza de agarre y mejorando el flujo sanguíneo y la curación. Se desconoce cómo esto mejora el dolor, pero una hipótesis es que los movimientos estimulan los mecanorreceptores periféricos e inhiben los nociceptores, reduciendo así el dolor 6.
Las manipulaciones y movilizaciones muestran al menos nivel 2B de efectividad en reducción del dolor 26.
Slater y cols. (2006) sugieren que el deslizamiento lateral – movilización con movimiento (MWM) no activa mecanismos asociados con la analgesia o el aumento de fuerza en sujetos con características inducidas experimentalmente que simulan epicondilalgia lateral 33. Artículo que difiere de la revisión sistemática de Aguilera (2009) que revisando artículos anteriores al 2003 concluye que la técnica de MWM produce un efecto hipoalgésico durante su aplicación y un aumento de la fuerza de prensión posterior, aunque tales efectos sólo afectan a la extremidad afecta. Y la aplicación de MWM mostró mejores resultados que los ultrasonidos, masaje de fricción transversal, ejercicios de fortalecimiento y estiramientos 34.
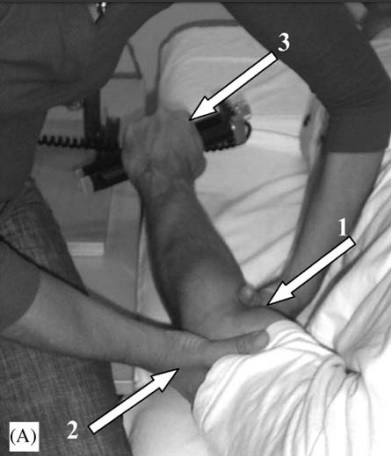 |
 |
| Fig.6 Durante el dolor inducido por solución salina, los sujetos recibieron una intervención de movilización con movimiento (A) o placebo (B). Las flechas blancas en la fotografía A indica la fuerza de deslizamiento lateral aplicada al cúbito proximal (1) y la contrafuerza estabilizadora en la cara lateral de la porción distal húmero (2). La técnica se mantuvo mientras el sujeto mantenía una acción de agarre isométrica (3). La condición de placebo (B), involucró la aplicación de contacto manual ligero a los aspectos medial y lateral de la articulación del codo del sujeto mientras el sujeto mantenía un agarre relajado. Para ambas condiciones el contacto se mantuvo durante 30 s, con un intervalo de descanso de 30 s. Se aplicaron tres episodios de cada intervención 33. | |
Albacete y cols. (2011), en su revisión de ensayos clínicos concluyen que la mayoría de estudios evaluados apoyan la hipótesis de la efectividad de la terapia manual en varias modalidades en casos de epicondilitis 35.
El masaje de fricción profunda (DFM) ha sido promovido y popularizado por Cyriax en el mundo clínico, aunque Mennell sugirió por primera vez el uso de movimientos de masaje específicos llamados fricciones. Las diferencias en su aplicación clínica por parte de los terapeutas y las dificultades para aplicar parámetros más adecuados y específicos podrían ser la razón por la cual, la eficiencia de la técnica aún no se haya demostrado 36.
Según Pitsillides y col. (2019) la terminología incorrecta puede tener efectos negativos en los resultados de la técnica, ya que parece afectar la forma en que se ejecuta. Considerando en primer lugar que la aplicación correcta depende de la intensidad, duración y frecuencia de fricción adecuadas, y en segundo lugar que los términos inespecíficos podrían ser un factor disuasorio, creemos que establecer términos específicos podría influir en los resultados clínicos. Según la opinión de los autores, el término general de la técnica debe ser el masaje de fricción transversal (TFM). Creen que los términos sugeridos anteriormente no son completamente correctos. No se debe utilizar ningún término que incluya la palabra "profundo". Creen que cualquier término con esta característica no puede incluir la aplicación que se debe realizar para una lesión aguda, ya que tendrá que ser principalmente superficial al tejido, y solo se deben realizar seis barridos en el tejido objetivo. La palabra "fricción" debe incluirse en su opinión. Aunque, en una etapa aguda, la fricción en el tejido objetivo se limita a seis barridos, sugieren que la palabra "fricción" debe ser parte de la terminología general de la técnica. Su sugerencia proviene del hecho de que la fricción en el tejido objetivo es el objetivo de la técnica y, por lo tanto, esto debe quedar claro en la terminología general. También debe incluirse el término "masaje". De esta manera, un nuevo lector comprenderá que esa técnica no solo implica fricción. Por lo tanto, en una fase aguda, el masaje transversal se aplica hasta la analgesia y desde ese punto, una vez que se alcanza el tejido objetivo, seis barridos (fricciones) más. Además, como en las lesiones crónicas, se aplica un masaje transversal hasta la analgesia, y desde ese punto se aplican 10 minutos de fricción al tejido objetivo. En una lesión aguda, sugieren el término masaje transverso suave (GTM) y en lesiones crónicas se sigue apoyando el termino fricción transversal profunda (DTF) ya que es lo que se realiza, principalmente en esta situación 36.
Pitsillides y col. (2019) sugiere, en etapas crónicas, que los tendones y ligamentos se traten cada tercer día, asegurando un equilibrio entre la síntesis y la degradación del colágeno. Otra razón que lleva a esta sugerencia es la curación más lenta después de micro lesiones debido a la técnica. Creen que los tendones y los ligamentos deben tratarse cada tercer día debido al hecho de que la respuesta del colágeno tipo I a la carga alta en un tendón normal alcanza un pico alrededor de los 3 días después de la carga intensa. Los autores también proponen el autotratamiento durante los intervalos de estos 3 días mediante masaje transverso suave (GTM) hasta la analgesia, también aplicable en lesión aguda 36.
Pitsillides y col. (2019) propone que el tendón debe colocarse en posición estirada, que debe determinarse por la percepción de molestias, no de dolor, al corresponder a una mayor alineación de sus fibras 36.
Puntos gatillos
Según la revisión de Bodyw y cols. (2013) el tratamiento centrado en los puntos gatillo reduce el dolor y mejora la función en pacientes con ET 32.
Terapia de Vibratoria
Lunderberg y cols. (1988) mostró que la aplicación de estimulación vibratoria sobre el dolor experimental de la piel que recubre el músculo extensor radial largo del carpo derecho e izquierdo inducido por estimulación eléctrica en pacientes con epicondilalgia crónica del codo derecho y en sujetos sanos provocaba un aumento del umbral del dolor en ambos casos. Los umbrales de dolor se recuperaron en los siguientes 45’, pero el dolor sugestivo general en los pacientes se alargó a entre 1 y 7 horas 37.
Duncan y cols. (2018) no encontraron ninguna mejora estadísticamente significativa con la aplicación de terapia de vibración, mediante la unidad Tenease, en el tratamiento de TE 38.
 |
 |
| Fig.7 Unidad de terapia vibratoria Tenease 39 | |
Lim y col (2016) concluyó que la realización de ejercicio de resistencia a la vibración mediante Powerball, en comparación al trabajo de pesas realizados anteriormente a la aplicación de termoterapia (compresas calientes y electroterapia), parece ser más efectiva para mejorar la fuerza de extensión de la muñeca, ROM, función del codo en pacientes con TE 40.
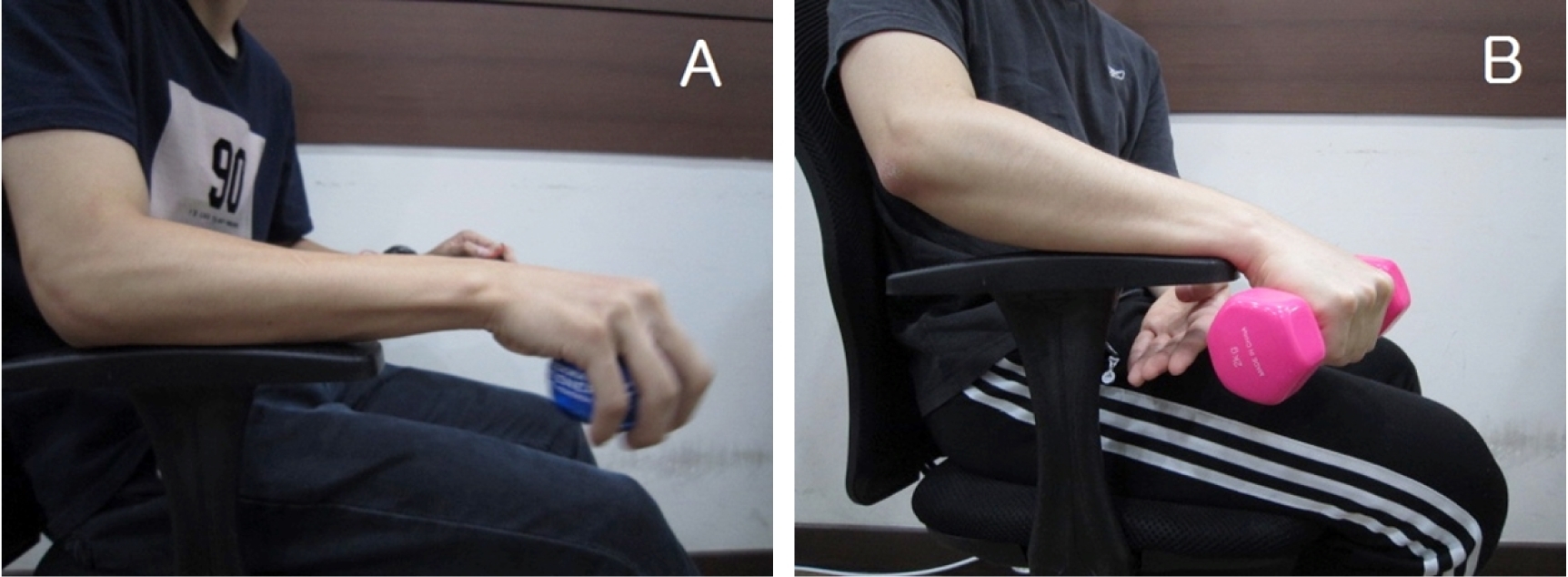 |
| Fig.8 (A) Ejercicio de resistencia a la vibración. (B) Ejercicio de resistencia al peso.40 |
TENS
Administra estimulación eléctrica a través de electrodos colocados sobre la superficie intacta de la piel cerca de la fuente del dolor para activar los nervios subyacentes. El desarrollo de TENS se basó en la teoría de control de la puerta del dolor (Melzack 1965), que sugiere que existe un mecanismo de “activación” en la médula espinal que regula la cantidad de estímulos dolorosos entrantes y que la estimulación de fibras nerviosas más grandes utilizando otros estímulos (como TENS) puede “cerrar la puerta” y reducir la percepción de dolor. La evidencia de estudios en animales sugiere que TENS reduce la actividad de las células del dolor e inhibe las vías del dolor 7.
Ultrasonidos
El propósito del tratamiento es aumentar la temperatura del tejido e inducir cambios fisiológicos no térmicos (como la permeabilidad celular y el crecimiento celular), que se cree que promueven la curación de los tejidos blandos y la relajación muscular 25.
Muestra al menos nivel 2B de efectividad en reducción del dolor 26.
Según el estudio de Shaheen y cols. (2019) la aplicación de kinesiotape más tratamiento estándar mostro una mayor reducción del dolor y mayor mejora en la fuerza de agarre que la aplicación de ultrasonidos más terapia estándar, aunque este último también mostro mejoras 8.
D’Vaz (2006) no encontró diferencias significativas en su ensayo controlado aleatorio entre la aplicación de ultrasonidos de baja intensidad (30 mW/cm2), 1,5 Mhz modulada por una señal cuadrada On / Off y la aplicación de placebo 41, 15.
Vasant y cols. (2016) demostraron un buen resultado funcional en pacientes tratados con terapia de ultrasonido local, la cual se mantuvo durante un largo período de tiempo. Los resultados iniciales en pacientes tratados con inyección local de corticosteroides fueron mejores en comparación con otras modalidades de tratamiento (ultrasonidos y ortesis de codo) hasta las primeras 4 semanas de seguimiento, pero no se mantuvieron durante más tiempo, a diferencia de los ultrasonidos. Cabe destacar que los pacientes que recibieron inyección de corticosteroides y ortesis de codo necesitaron más medicación antiálgica 42.
Los estudios con mejores resultados, los ultrasonidos, iban acompañados de otras terapias.
Rebox (terapia de alta frecuencia)
Muestra al menos nivel 2B de efectividad en reducción del dolor 26.
Terapia con laser
Considerando que el láser causa un aumento en la circulación sanguínea, aumento en la producción de ATP y colágeno, y la mejora de la reparación de tejidos 43, se ha propuesto para el tratamiento de la ET. Los estudios sugieren que la terapia con láser de bajo nivel contribuye al alivio del dolor al reducir las citocinas proinflamatorias y aumentar los factores de crecimiento antiinflamatorios y las citocinas 25.
Se han realizado numerosos estudios que son indicativos de la efectividad del láser en la reducción del dolor en trastornos musculoesqueléticos como el codo de tenista, así como el aumento de la fuerza de prensión 43. Es importante destacar que muchos estudios combinaban el tratamiento de láser con otras terapias.
Aunque hay otros estudios que muestran al menos nivel 2B de no efectividad en reducción del dolor 26. Se ha propuesto que la culpa de la falta de acuerdo en estos estudios pudiera ser la no adecuada dosificación del tratamiento aplicado 43.
Sterigioulas (2008) ha reportado buenos resultados utilizando láseres como tratamiento para el codo de tenista. Los estudios de este tipo generalmente usan una fuente de luz de color similar como tratamiento simulado para el grupo placebo. En un estudio comparativo en Turquía, Oken y cols. (2007) descubrió que la terapia con láser no ofrecía ventajas a largo plazo sobre un aparato ortopédico o un tratamiento de ultrasonido para el codo de tenista 43.
Se ha encontrado que el efecto del láser sobre el dolor está relacionado con su efecto sobre la inflamación, la reparación de tejidos, la guía de los nervios y la secreción de endorfina 43.
Fekri y cols. diferenciaron entre la aplicación de laser de alta y baja potencia junto con la realización de tratamiento estándar. Los resultados del estudio indicaron que el efecto de la terapia con láser de alta potencia junto con los tratamientos comunes fueron estadísticamente significativos en la reducción del dolor, la sensibilidad y el aumento de la fuerza de agarre de los pacientes, y ambos tipos de terapia con láser de baja y alta potencia junto con tratamientos de fisioterapia comunes fueron efectivos en la reducción del dolor y la sensibilidad y el aumento de la fuerza de agarre de los pacientes con codo de tenista y no mostraron diferencias significativas. El estudio concluye que la terapia con láser de alta potencia con mayor potencia y longitud de onda probablemente podrían conllevar más diferencias significativas en los futuros estudios de investigación 43.
Olyaei y cols. (2017) observaron en ET agudas, una reducción significativa del dolor en posición de reposo y extensión del dedo anular contra la carga después de la aplicación de terapia con láser de alta y media potencia (980 nm, 0.5-2 W) (P <0.05) durante 10 sesiones. La irradiación con láser de alta potencia también podría aumentar la fuerza de agarre y la movilidad en pacientes con epicondilitis lateral 44.
| Alta potencia | Baja potencia | |
| Tiempo (minutos) | 3 | 4 |
| Potencia máxima (W) | 25 | 0.100 |
| Potencia promedio (W) | 3.3 | |
| Longitud de onda (nm) | 808 | 808 |
| Energía utilizada (Joules) | 272.4 | |
| Densidad de la energía (J/cm2) | 13.89 | 8 |
| Hertz | 700 | 250 |
| Continuo /Discontinuo | Continuo | Discontinuo |
| Estado discontinuo (ms) | 100 | |
| Ciclo de trabajo (%) | 50 | |
| Fig.9 Parámetros Láser 43 | ||
Terapia de campo magnético
Muestra al menos nivel 2B de no efectividad en reducción del dolor 26.
Ondas de Choque
La terapia de ondas de choque (SWT) se ha empleado con éxito desde fines de la década de 1980 para el tratamiento de diversos trastornos musculoesqueléticos, incluidos la fasciopatía plantar, la tendinopatía de Aquiles, la tendinitis calcificada del hombro y la epicondilitis lateral. Algunos ensayos han arrojado resultados negativos, pero ahora hay muchos ensayos clínicos aleatorizados, doble ciego y bien realizados que respaldan el uso de SWT. La terapia de ondas de choque extracorpóreas (ESWT) es eficaz en el tratamiento de una serie de afecciones crónicas del tendón en el codo, el hombro y el dolor en el talón y alrededor de él. Cuando otras formas de terapia conservadora no han sido efectivas para aliviar el dolor y otros síntomas de tendinopatía, se ha utilizado ESWT para aliviar el dolor y mejorar la función 45, 9.
La utilización de ondas de choque en ET crónicas ha mostrado mejores resultados en la reducción del dolor y mejora de la funcionalidad que en ET agudas 46, 28.
En un ensayo prospectivo aleatorizado, controlado con placebo, Petrrone y cols. (2005) han demostrado que la terapia de ondas de choque extracorpóreas es un tratamiento seguro y efectivo para la epicondilitis lateral. De manera similar, Radwan y cols. (2008) han demostrado que ECSWT es al menos tan efectivo como la tenotomía percutánea. Sin embargo, al igual que con las otras terapias para esta afección, otros autores han tenido problemas para reproducir estos resultados. Haake y cols. (2002) informó que ECSWT fue ineficaz en el codo de tenista, concluyendo que estudios anteriores parecían haber detectado un efecto positivo debido al diseño deficiente 10.
Kubot y cols. (2017) concluyo que tanto las terapias de ondas de choque radiales como las de ultrasonido causan una reducción en la intensidad y frecuencia del dolor que persiste durante al menos 8 semanas, reduciendo la necesidad de medicamentos para el dolor y mejorando la función de la extremidad superior tratada. Destacando que la terapia de ultrasonido es menos efectiva que la terapia de ondas de choque radiales 47.
| Ondas de choque | Ultrasonidos | |
|
3 sesiones 2 fases en cada sesión:
Como regla, para reducir la incomodidad de los pacientes, los pulsos fueron administrados inicialmente a menores valores de presión que luego se incrementaron gradualmente a los niveles más altos tolerados por el paciente. Las sesiones se llevaron a cabo a intervalos semanales. |
10 Tratamientos 2 fases en cada sesión:
En las dos fases se realizan movimientos circulares con una onda pulsada 1:2. |
|
| Fig.10 Parámetros de la aplicación de ondas de choque y ultrasonidos 47. | ||
ECSWT puede no revertir la patología, pero mejorar los síntomas de ET. ECSWT no es apropiado para ET aguda, pero se recomienda cuando los síntomas persisten por más de 6 meses o cuando otros tratamientos conservadores fallan 28.
Tratamiento térmico por radiofrecuencia percutánea.
Se introduce un electrodo de radiofrecuencia percutáneamente bajo guía de ecografía que produce una lesión térmica cuando se activa, induciendo una microtenotomía y eliminando todo el tejido patológico. Se han informado buenos resultados y no se ha observado reducción del tamaño del tendón 7.
Hipertermia profunda o diatermia
Stasinopoulos (2019) reportó un caso de ET aguda tratado mediante 448 kHz Capacitiva Resistiva Monopolar Radiofrequencia (CRMRF). Considerando las limitaciones de la baja muestra y siendo unos resultados novedosos al no haberse realizado ningún estudio similar hasta la fecha, se mostró una evidente mejora en el dolor del paciente (VAS de 9 a 1) y una mejora en la fuerza de agarre (de 15 a 52 lb) 48.
 |
| Fig.11 INDIBA Activ902 49 |
|
| Fig.12 Parámetros de aplicación 48. |
Se han propuesto múltiples tratamientos no quirúrgicos, pero ninguno de ellos ha demostrado superioridad sobre otros, por lo tanto, no se pueden hacer recomendaciones específicas 7. Aunque las combinaciones de ellos han proporcionados los mejores resultados 15.
Bibliografía
- Longo U. Franceschetti E. Rizzello G. Petrillo S. Denaro V. Elbow tendinopathy. Muscles Ligaments Tendons J [Internet] 2012 [consultado el 1 de julio de 2020]; 2 (2): 115-120. Disponible en: [NCBI]
- Flatt A. Tennis elbow. Proc (Bayl Univ Med Cent) [Internet] 2008 [consultado el 2 de julio de 2020]; 21 (4): 400-402. Disponible en: [NCBI]
- Ma K. Wang H. Management of Lateral Epicondylitis: A Narrative Literature Review. Pain Res Manag [Internet] 2020 [consultado el 4 de julio de 2020]; 2020. Disponible en: [NCBI]
- Buchanan B. Varacallo M. Tennis Elbow (Lateral Epicondylitis). StatPearls. Treasure Island (FL) [Internet] 2020 [consultado el 30 de junio de 2020]. Disponible en: [NCBI]
- Stasinopoulos S. Case Report Open Access The Effectiveness of Isometric Contractions Combined with Eccentric Contractions and Stretching Exercises on Pain and Disability in Lateral Elbow Tendinopathy. A Case Report. J Nov Physiother [Internet] 2015 [consultado el 1 de julio de 2020]; 5 (1). Disponible en: [DOI]
- Frydman A. Johnston R. Smidt N. Green S. Manual therapy and exercise for lateral elbow pain. Cochrane Database Syst Rev [Internet] 2018 [consultado el 3 de julio de 2020]; 2018 (6). Disponible en: [NCBI]
- Vaquero A. Barco R. Antuña S. Lateral epicondylitis of the elbow. EFORT Open Rev [Internet] 2016 [consultado el 3 de julio de 2020]; 1 (11). Disponible en: [Boneandjoint]
- Shaheen H. Alarab A. Ahmad M. ffectiveness of therapeutic ultrasound and kinesio tape in treatment of tennis elbow. J Nov Physiother Rehabi [Internet] 2019 [consultado el 1 de julio de 2020]; 3: 25-33. Disponible en: [DOI]
- Taylor S. Hannafin J. Evaluation and Management of Elbow Tendinopathy. Sports Health [Internet] 2012 [consultado el 3 de julio de 2020]; 4 (5): 384-393. Disponible en: [NCBI]
- Cutts S. Gangoo S. Modia N. Pasapula C. Tennis elbow: A clinical review article. Journal of Orthopaedics [Internet] 2020 [consultado el 2 de julio de 2020]; 17 (2020): 203-207. Disponible en: [Sciencedirect]
- Kwapisz A. Prabhakar S. Compagnoni R. Sibilska A. Randelli P. Platelet-Rich Plasma for Elbow Pathologies: a Descriptive Review of Current Literature. Curr Rev Musculoskelet Med [Internet] 2018 [consultado el 1 de julio de 2020]; 11 (4): 598-606. Disponible en: [NCBI]
- Degen R. Conti M. Camp C. Altchek D. Dines J. Werner B. Epidemiology and Disease Burden of Lateral Epicondylitis in the USA: Analysis of 85,318 Patients. HSS J [Internet] 2018 [consultado el 1 de julio de 2020]; 14 (1): 9-14. Disponible en: [NCBI]
- Day J. Lucado A. Uhl T. A comprehensive rehabilitation program for treating lateral elbow tendinopathy. nt J Sports Phys Ther [Internet] 2019 [consultado el 2 de julio de 2020]; 14 (5): 818-829. Disponible en: [NCBI]
- Slater H. Arendt-Nielsen l. Wright A. Graven-Nielsen T. Sensory and motor effects of experimental muscle pain in patients with lateral epicondylalgia and controls with delayed onset muscle soreness. Pain [Internet] 2005 [consultado el 3 de julio de 2020]; 114 (1): 118-130. Disponible en: [PAIN]
- Oliveira M. Tirotti B. Parma T. Lobão R. Dias A. Fisioterapia em Movimento. Fisioter Mov [Internet] 2013 [consultado el 3 de julio de 2020]; 26 (4): 921-932. Disponible en: [Scielo]
- Rodríguez J. Método RICE y PRICE en Fisioterapia en lesiones agudas [Internet]. lafisioterapia.net. 2015 [citado el 5 de julio de 2020]. Disponible en: [lafisioterapia.net]
- Merrick M. Knight K. Ingersoll C. Potteiger J.
- The effects of ice and compression on intramuscular temperature at different depths. Journal of athletic training [Internet] 1993 [consultado el 5 de julio de 2020]; 28 (3): 236-45. Disponible en: [NCBI]
- Rodríguez J. Protocolo POLICE en Fisioterapia para lesiones agudas [Internet]. lafisioterapia.net. 2015 [citado el 5 de julio de 2020]. Disponible en: [lafisioterapia.net]
- Rodríguez J. ¿No HARM? [Internet]. lafisioterapia.net. 2015 [citado el 5 de julio de 2020]. Disponible en: [lafisioterapia.net]
- Michel P. Bekerom M. Peter A. et al. What Is the Evidence for Rest, Ice, Compression, and Elevation Therapy in the Treatment of Ankle Sprains in Adults?. J Athl Train [Internet] 2012 [consultado el 5 de julio de 2020]; 47 (4): 435-443. Disponible en: [DOI]
- Ernst E. Fialka V. Ice freezes pain? A review of the clinical effectiveness of analgesic cold therapy. J Pain Symptom Manage [Internet] 1994 [consultado el 4 de julio de 2020]; 9 (1): 56-59. Disponible en: [Sciencedirect]
- Domhnall C. Mac A. Ice Therapy: How Good is the Evidence?. Int J Sports Med [Internet] 2001 [consultado el 5 de julio de 2020]; 22 (5): 379-384. Disponible en: [Thieme-connect]
- Smedt T. Jong T. Leemput W. Lieven D. Glabbeek F. Lateral epicondylitis in tennis: update on aetiology, biomechanics and treatment. Br J Sports Med [Internet] 2007 [consultado el 4 de julio de 2020]; 41 (11): 816-819. Disponible en: [NCBI]
- Gorski J. Evaluation of Sleep Position for Possible Nightly Aggravation and Delay of Healing in Tennis Elbow. J Am Acad Orthop Surg Glob Res Rev [Internet] 2019 [consultado el 3 de julio de 2020]; 3 (8): e082. Disponible en: [NCBI]
- Pompilio M. Tamaoki M. Blumetti F. Belloti J. Smidt N. Buchbinder R. Electrotherapy modalities for lateral elbow pain. ochrane Database Syst Rev [Internet] 2018 [consultado el 3 de julio de 2020]; 2018 (6). Disponible en: [NCBI]
- Trudel D. Duley J. Zastrow I. Kerr E. Davidson R. MacDermid J. ehabilitation for patients with lateral epicondylitis: a systematic review. J Hand Ther [Internet] 2004 [consultado el 1 de julio de 2020]; 17 (2): 243-266. Disponible en: [Jhandtherapy] [Abstract]
- Trinh K. Phillips S. Ho E. Damsma K. Acupuncture for the Alleviation of Lateral Epicondyle Pain: A Systematic Review. Rheumatology (Oxford) [Internet] 2004 [consultado el 1 de julio de 2020]; 43 (9): 1085-1090. Disponible en: [Academic]
- Stasinopoulos D. Can extracorporeal shock-wave therapy be used for the management of lateral elbow tendinopathy?. World J Methodol [Internet] 2018 [consultado el 4 de julio de 2020]; 8 (3): 37-39. Disponible en: [NCBI]
- Meyer N. Walter F. Orton B. Daley R. Modeled Evidence of Force Reduction at the Extensor Carpi Radialis Brevis Origin With the Forearm Support Band. J Hand Surg Am [Internet] 2003 [consultado el 3 de julio de 2020]; 28 (2): 279-87. Disponible en: [NCBI] [Abstract]
- Bhambhani S. Mitra M. Kaur A. Eff ectiveness of Kinesiotaping along with Conventional Physiotherapy for Patients with Tennis Elbow. Indian Journal of Physiotherapy and Occupational Therapy [Internet] 2016 [consultado el 5 de julio de 2020]; 10 (3): 18-23. Disponible en: [Researchgate]
- Mahmoud S. Ramadan A. Eid H. John S. The Effect of Deep Friction Massage versus Stretching of Wrist Extensor Muscles in the Treatment of Patients with Tennis Elbow. Open Journal of Therapy and Rehabilitation [Internet] 2016 [consultado el 5 de julio de 2020]; 4 (1). Disponible en: [Scirp]
- Stasinopoulos D. Lateral elbow tendinopathy: Evidence of physiotherapy management. World J Orthop [Internet] 2016 [consultado el 5 de julio de 2020]; 7 (8): 463-466. Disponible en: [NCBI]
- Slater H. Arendt-Nielsen L. Graven-Nielsen A. Effects of a Manual Therapy Technique in Experimental Lateral Epicondylalgia. Man Ther [Internet] 2006 [consultado el 3 de julio de 2020]; 11 (2): 107-117. Disponible en: [Iaopt]
- Aguilera R. Terapia manual en epicondalgia lateral (revisión sistemática). Rev. Soc. Esp. Dolor [Internet] 2009 [consultado el 3 de julio de 2020]; 16 (2): 112-115. Disponible en: [Scielo]
- Albacete-García C. Valenza M. Bueno J. Martin L. Cobo M. Bonilla S. Terapia manual en la epicondilitis: una revisión sistemática de ensayos clínicos. Revista Iberoamericana de Fisioterapia y Kinesiología [Internet] 2011 [consultado el 3 de julio de 2020]; 14 (1): 20-24. Disponible en: [Academia]
- Pitsillides A. Stasinopoulos D. Cyriax Friction Massage-Sugerencias para mejoras. Medicina (Kaunas) [Internet] 2019 [consultado el 4 de julio de 2020]; 55 (5): 185. Disponible en: [NCBI]
- Lundeberg T. Abrahamsson P. Bondesson L. Haker E. Effect of vibratory stimulation on experimental and clinical pain. cand J Rehabil Med [Internet] 1988 [consultado el 3 de julio de 2020]; 20 (4): 149-159. Disponible en: [Pubmed] [Abstract]
- Duncan N. Phillips A. Gallacher S. et al. Vibration therapy versus standard treatment for tennis elbow: A randomized controlled study. Journal of Orthopaedic Surgery [Internet] 2018 [consultado el 2 de julio de 2020]; 26 (3). Disponible en: [Sagepub]
- Desconocido. User Manual [Internet]. Tenease.com [citado el 2 de julio de 2020]. Disponible en: [Tenease]
- Lim J. Shin W. Effects of vibration resistance exercise on strength, range of motion, function, pain and quality of life in persons with tennis elbow. Phys Ther Rehabil Sci [Internet] 2016 [consultado el 3 de julio de 2020]; 5 (4): 163-169. Disponible en: [DOI]
- D'Vaz AP, Ostor AJ, Speed CA, et al. Pulsed low-intensity ultrasound therapy for chronic lateral epicondylitis: a randomized controlled trial. Rheumatology (Oxford). 2006; 45(5): 566-570. [DOI]
- Vasant V. Prakash S. Rajeev P. Tanaji G. Comparative analysis of functional outcome between commonly available modalities of treatment in Tennis Elbow patients. Journal of Indian Orthopaedic Rheumatology Association [Internet] 2016 [consultado el 5 de julio de 2020]; 2 (1): 28-32. Disponible en: [Innovativepublication]
- Fekri F. Rezvani A. Karimi N. Ezzati K. The Effect of Low-Power and High-Power Laser Therapy on Pain, Tenderness and Grip Force of The Patients with Tennis Elbow. Pharmacophore journal [Internet] 2019 [consultado el 1 de julio de 2020]; 10 (3). Disponible en: [Pharmacophorejournal]
- Olyaei G. Bashardoust S. Ataye B. Shafipoor R. Effects of Gallium Arsenide Laser on Pain and Grip Strength in Patients With Tennis Elbow. Jmr [Internet] 2017 [consultado el 4 de julio de 2020]; 11 (1): 45-50. Disponible en: [Jmr]
- Maffulli G. Hemmings S. Maffulli N. Assessment of the Effectiveness of Extracorporeal Shock Wave Therapy (ESWT) For Soft Tissue Injuries (ASSERT): An Online Database Protocol. Transl Med UniSa [Internet] 2014 [consultado el 1 de julio de 2020]; 10: 46-51. Disponible en: [NCBI]
- Maffulli G. Iuliano E. Padulo J. Furia J. Rompe J. Maffulli N. Extracorporeal shock wave therapy in the treatment of tennis elbow the ASSERT database. Muscles, Ligaments and Tendons Journal [Internet] 2018 [consultado el 1 de julio de 2020]; 8 (3): 423-429. Disponible en: [Researchgate]
- Kubot A. Grzegorzewski A. Synder M. Szymczak W. Kozłowski P. Radial Extracorporeal Shockwave Therapy and Ultrasound Therapy in the Treatment of Tennis Elbow Syndrome. Ortopedia Traumatologia Rehabilitacja [Internet] 2017 [consultado el 4 de julio de 2020]; 19 (5): 415-426. Disponible en: [Ortopedia]
- Stasinopoulos D. The Effectiveness of 448 kHz Capacitive Resistive Monopoles Radiofrequency in Acute Lateral Elbow Tendinopathy: A Case Report. Annals of Clinical Case Reports - Physiotherapy [Internet] 2019 [consultado el 4 de julio de 2020]; 4. Disponible en: [Anncaserep]
